Анализ на подвижность спермограммы. Анализ спермограммы, расшифровка показателей, норма и отклонения. Водородный показатель в спермограмме
Многие мужчины жалуются на то, что врачи-андрологи только сообщают конечный диагноз, полученный , но практически никогда не растолковывают ее значения. Из-за этого у мужчины остается целая масса невыясненных вопросов, которые он может просто постесняться задать врачу, и один из таких вопросов – это какие и соответствует ли исследованный анализ спермы этим нормам?
В нашей статье мы постарались собрать все и привести нормативные значения для каждого из них. Данные значения рекомендованы Всемирной организацией здравоохранения, и ориентироваться в них вы сможете, даже не будучи профессионалом. Вот только постановку диагноза все же оставьте врачу – оценивание результатов спермограммы должно быть комплексным, а правильно истрактовать их сможет только опытный специалист.
Прежде, чем приступить к описанию показателей , напомним, что перед тем, как сдавать спермограмму, следует обязательно отказаться от всех половых контактов! Срок воздержания составляет от 2-х до 7-ми дней, оптимально – 4 дня. Если не соблюдать перед анализом данного требования, то результат спермиологического диагноза будет искажен.

1. Общий объем эякулята – не менее 2 мл (оптимально – 3-5 мл) – при объеме спермы менее, чем 2 мл, говорят о наличии микроспермии, вызванной дисфункцией половых желез (предстательной железы и семенных пузырьков). Количество эякулята более 5 мл указывает на присутствие в половых железах мужчины воспалительного процесса.
2. Цвет эякулята – может быть белым, желтоватым или сероватым – если сперма имеет бурый или красноватый оттенок, то это говорит о присутствии в ней крови, что может быть признаком опухолей или камней в простате, а также быть последствием получения травмы. Если цвет эякулята имеет выраженный желтый цвет, то это может быть первым признаком желтухи, а также окрашивание спермы может произойти на фоне приема некоторых витаминов.
3. рН (кислотность) спермы – соотношение в эякуляте положительных и отрицательных ионов – в норме от 7,2 и выше. Несмотря на то, что ВОЗ не оговаривает верхнего предела нормы кислотности, но по наблюдениям специалистов в области репрудоктологии и андрологии, превышение уровня кислотности значения в 8,0 говорит о том, что у мужчины в половых железах протекает воспалительный процесс.
4. Вязкость эякулята (консистенция) – измеряется по методу «длины нити» спермы, которая тянется за пипеткой – в рекомендациях ВОЗ не прописана четкая норма этого показателя. Единственное, что там оговорено, так это то, что патологический эякулят (то есть слишком вязкий) формирует нить более 2 см длиной. У мужчин с такой концентрацией семенной жидкости наблюдается значительное снижение фертильности.
5. Время разжижения эякулята – от 15-ти до 60-ти минут – при длительном времени разжижения у сперматозоидов тратится слишком много АТФ – биологически активной энергии, кроме того агрессивная кислая влагалищная среда, в которой они пребывают длительное время, действует на них губительно, тем самым сперматозоиды утрачивают свою способность к оплодотворению. Чаще всего увеличение данного показателя говорит о хронических воспалительных процессах в половых железах, таких как везикулит, простатит, а также может быть следствием ферментативной недостаточности.
4. Общее количество сперматозоидов (их плотность, умноженная на объем эякулята) – в норме это значение составляет не менее 40 млн. сперматозоидов в 1 мл спермы.
5. Плотность сперматозоидов – количество спермиев в 1мл эякулята – в норме от 20 млн. и выше – верхнего предела нормы для этого показателя нет, но в большинстве случаев полизооспермия (плотность сперматозоидов выше 150 млн/мл) встречается на фоне их низкой способности к оплодотворению. У пациентов с олигозооспермией (плотность ниже 20 млн/мл) шансы на зачатие ничтожны. Отклонения плотности сперматозоидов от значения встречается обычно у мужчин с различными эндокринными заболеваниями, с нарушением кровотока в мошонке и ее органах, подвергшихся радиационному или токсическому воздействию, а также с заболеваниями органов, участвующих сперматогенезе.
6. Подвижность сперматозоидов – это их способность передвигаться. Оценка данного показателя проводится по четырем группам – А (активно-подвижные, движущиеся прямолинейно), В (движущиеся прямолинейно, малоподвижные), С (малоподвижные, движутся непрямолинейно или крутятся на одном месте) и D (неподвижные). В норме спустя 60 минут после семяизвержения сперматозоидов типа А должно быть более 25%, либо сумма сперматозоидов типа А и В должна быть 50%. Астенозооспермия (снижение подвижности) может быть вызвана длительным токсическим воздействием, радиационным облучением, иммунологическими заболеваниями и воспалительными процессами в репродуктивных органах мужчины. Очень часто данное заболевание проявляется у людей, чья профессия связана с постоянным пребыванием в высокой температуре – у поваров, работников сауны, работников «горячих» цехов (например, хлебопекарей) и т.д.).
7. Морфология эякулята – содержание в нем сперматозоидов без отклонений в строении и обладающих способностью к оплодотворению – таких сперматозоидов должно быть более 15-20% (если значение меньше 15%, то ставится диагноз тератоспермии). У здорового мужчины нормальных сперматозоидов в эякуляте около 50-60%. Ухудшение морфологии эякулята может быть вызвано токсическими воздействиями, стрессами и т.д.
8. Количество живых сперматозоидов – таких спермиев в норме должно быть более 50% от всех сперматозоидов. Если живых спермиев меньше, чем мертвых (то есть меньше 50%), то это называется некроспермией. Ее возможными причинами считаются инфекционные заболевания, отравления, стрессы, а также тяжелые расстройства в процессе сперматогенеза.
9. Незрелые половые клетки (клетки сперматогенеза) – представляют собой клетки эяпителия, устилающего семенные канальцы в яичках – они присутствуют в каждом эякуляте и в норме их значение не превышает 2%. Повышение количества клеток сперматогенеза говорит о секреторной форме мужского бесплодия.
10. Агглютинация (склеивание) сперматозоидов – слипание спермиев между собой, что препятствует их передвижению – в норме агглютинации быть не должно. Основной причиной данного явления считают нарушения в иммунной системе мужчины.
11. Наличие лейкоцитов – присутствуют всегда! В норме спермограммы их значение не превышает 3-4 единиц в поле зрения (1х106). Повышенное число лейкоцитов всегда указывает на наличие воспалительных процессов в мужских органах репродуктивной системы – орхите, везикулите, уретрите, простатите и т.д.
12. Наличие эритроцитов – в норме их быть не должно! Если же онп есть, то это может быть последствием травматических поражений половых органов, опухолей, везикулита, наличия камней в предстательной железе и т.д.
Кроме перечисленных показателей есть еще три значения спермограммы, которые не подсчитываются количественно, а только отмечается, присутствуют они в сперме или не присутствуют. К ним относятся:
- амилоидные тельца – тельца, которые формируются в различных участках предстательной железы в результате застоя в ней. Сейчас такие тельца встречаются в эякуляте почти у всех мужчин, что говорит о незначительном снижении функции простаты (скорее всего, это влияние вредной окружающей среды);
- лецитиновые зерна – продуцируются предстательной железой – даже их незначительное количество в эякуляте является свидетельством дисфункции простаты;
- слизь – в норме допускается ее незначительное присутствие. Если же слизи много, то это признак воспаления половых желез.
В завершение нашей статьи, хочется сказать, что ни в одном медицинском справочнике, ни в одних правилах и рекомендациях ВОЗ или Минздрава нет минимальных показателей , при которых становится возможным оплодотворение и наступление беременности.
Снижение репродуктивной способности мужского населения - проблема не высосанная из пальца дельцами от медицины, старающимися «срубить» денег на доверчивых пациентах. Нет, тут все по-честному. Поэтому статья о том, как правильно читать спермограмму, т.е. количественный и качественный анализ эякулята (то бишь спермы), будет, что называется, «в жилу».
Как сдавать спермограмму?
Подготовка к сдаче спермограммы
Спермограмма – это лабораторное исследование спермы (эякулята) Если у семейной пары возникают какие-то проблемы с зачатием ребенка, то углубленному обследованию подвергаются как будущая мать, так и перспективный отец. Одним из пунктов обязательной программы для последнего значится сдача спермограммы. Перед этой щекотливой процедурой врач-андролог дает памятку с небольшим перечнем рекомендаций, которых надо придерживаться в течение нескольких дней перед сдачей спермы (эякулята) на анализ. Если в общих чертах, то в ней предписывается воздержаться от половых отношений и мастурбации в течение 3-7 дней до процедуры, не употреблять алкоголь (в идеале - за две недели), не париться в бане или сауне и не мочиться за несколько часов до сдачи эякулята.Сдача спермограммы
Саму процедуру «получения огня трением» я, с вашего позволения, описывать не буду. Отмечу лишь, что эякулят собирается в стерильную пластиковую пробирку и транспортируется на место исследования, т.е. в лабораторию в кармане брюк или в руке (требуется поддерживать температуру тела).
Сперма - не есть что-то постоянное: ее состав зависит от множества привходящих факторов, как-то: функциональное и психоэмоциональное состояние организма, прием лекарственных средств. В этой связи один анализ - далеко не показатель. И если в вашей спермограмме «жизни нет», то это еще не повод для посыпания головы пеплом, т.к. необходимо сделать как минимум еще один «контрольный выстрел» в пробирку. Обычно для перезарядки «батарей» дается 10 дней.
Как расшифровать спермограмму
Объем эякулята
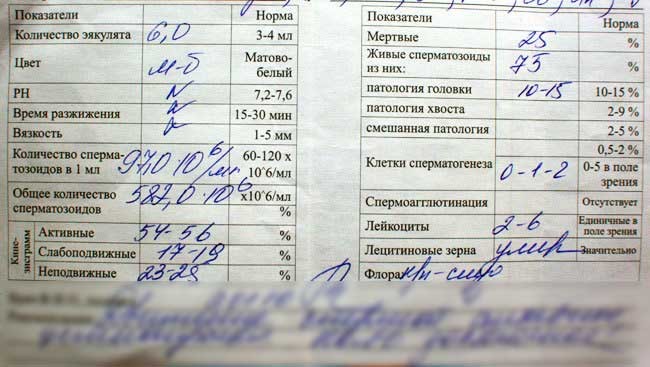 Пример результатов анализа спермограммы Наряду с концентрацией сперматозоидов, это одна из краеугольных количественных характеристик спермы. 2 мл и меньше считается возможным критерием бесплодия даже при условии нормальной концентрации сперматозоидов. При таких условиях шанс зачатия снижается. Почему? Дело в том, что кислая среда влагалища крайне негостеприимна к сперматозоидам, и львиная их доля не живет в ней и пары часов. Именно столько времени дается самым подвижным из них, чтобы попасть в пункт назначения - в матку, где условия вполне себе комфортные. Ясное дело, что чем меньше объем эякулята, тем меньше объем семенной жидкости, предохраняющей сперматозоиды от низкого рН влагалища.
Пример результатов анализа спермограммы Наряду с концентрацией сперматозоидов, это одна из краеугольных количественных характеристик спермы. 2 мл и меньше считается возможным критерием бесплодия даже при условии нормальной концентрации сперматозоидов. При таких условиях шанс зачатия снижается. Почему? Дело в том, что кислая среда влагалища крайне негостеприимна к сперматозоидам, и львиная их доля не живет в ней и пары часов. Именно столько времени дается самым подвижным из них, чтобы попасть в пункт назначения - в матку, где условия вполне себе комфортные. Ясное дело, что чем меньше объем эякулята, тем меньше объем семенной жидкости, предохраняющей сперматозоиды от низкого рН влагалища.Еще один нюанс: очень важно собрать в пробирку весь эякулят, в особенности первую его партию, наиболее богатую сперматозоидами. Если этого не получилось сделать, не надо скрывать от врача свою неудачу.
Время разжижения
Тут определяющую роль играет вязкость эякулята. Диапазон его разжижения лежит между 10 и 40 минутами. Если больше - значит наличествуют проблемы с предстательной железой.
Цвет
По поводу цвета не стоит особо заморачиваться: уж слишком неопределенно трактуется этот показатель. В этой связи ему не придают столь уж важной диагностической роли. Скорее - дань традиции. Единственное, на что стоит обращать пристальное внимание - розоватый оттенок эякулята, сигналящий о наличии в нем эритроцитов.
Кислотность
Для спермы нормальной является слабощелочная реакция, когда рН находится в пределах 7,2-7,4. Значение рН помогает определить наличие и локализацию воспалительных очагов в половой системе. Повышенный рН свидетельствует о воспалении предстательной железы и семенных пузырьков, а пониженный (до 6,5) - о закупорке выводных протоков последних.
Количество сперматозоидов
Определяется в 1 мл эякулята. Счет здесь идет на миллионы. Нормой считается 20-60 миллионов в 1 мл эякулята. К слову, невысокая концентрация сперматозоидов может компенсироваться их повышенной двигательной активностью.
 Показатели спермограммы: норма и паталогии
Показатели спермограммы: норма и паталогии Подвижность сперматозоидов
Еще один ключевой показатель качества спермы. Любое количественное изобилие сперматозоидов не будет иметь ровным счетом никакого значения, если они неподвижны. Если вы хоть раз держали в руках спермограмму, то, наверное, уже обратили внимание на 4 буквы - A, В, С, D - каждой из которых соответствует свое процентное соотношение сперматозоидов. Да, всего принято выделять 4 группы подвижности сперматозоидов. К группе А относится «элита» - сперматозоиды, способные двигаться быстро и направленно. К группе В - такие же целенаправленные, но немного более медлительные. Подвижные, но «бестолковые» сперматозоиды, которые движутся непонятно как и непонятно куда (движение по кругу или на месте) относят к группе С. Полностью неподвижные сперматозоиды составляют группу D.Спермагглютинация
В вязком неразжижаемом эякуляте может происходить явление склеивания сперматозоидов - агглютинация. Понятное дело, что трудно говорить о возможности оплодотворения, если сперматозоиды склеились в клубок. Это наблюдается, например, при хроническом или воспалении семенных пузырьков - везикулите. В нормальной сперме агглютинации быть не должно.
Наличие антиспермальных антител
При определенных иммунных нарушениях в организме может начаться выработка антител против собственных сперматозоидов, которые, соединяясь с ними, препятствуют их продвижению к яйцеклетке. Таким образом, наличие подобных антител может объяснять инфертильность мужчины.
Микроскопия эякулята
Что можно увидеть под микроскопом в нормальной сперме? Амилоидные тельца, сперматогенные эпителиальные клетки, лецитиновые капли, и минимум лейкоцитов (0-3). Если лейкоцитов больше этого значения, плюс ко всему в эякуляте обнаруживается слизь, то это является маркером наличия воспалительного процесса. Эритроцитов в эякуляте быть не должно.
Аномальные сперматозоиды
Не следует думать, что все мужские сперматозоиды - этакие «красавцы», все как на подбор. Это не так: среди них можно обнаружить множество «головастиков» с различными дефектами. Например, с кривой головкой, или же вовсе без головки. Встречаются сперматозоиды с двумя хвостами. Ничего фатального здесь нет, в сперме любого мужчины присутствуют такие «уродцы». Вопрос в их количестве. Доля аномальных сперматозоидов не должна превышать 50% от общего их количества.
Результаты спермограммы — диагноз врача
- Нормозооспермия — эякулят «с честью» выдержал все испытания.
- Олигозооспермия — сперматозоидов мало - меньше 20 миллионов в 1 мл.
- Тератозооспермия — большое количество сперматозоидов с ненормальными головкой и хвостом (более 50%).
- Астенозооспермия — низкая подвижность при условии нормальной формы и количества сперматозоидов (ниже тех двух показателей, о которых я писал немногим выше в главе « »).
- Олигоастенотератозооспермия — совокупность трех вышеуказанных отклонений.
- Азооспермия — полное отсутствие сперматозоидов в эякуляте.
- Аспермия — полное отсутствие самой спермы.
И в заключении еще раз отмечу, что сдать эякулят - не поле перейти. Качество спермы во многом зависит от образа жизни индивида. Курение и особенно алкоголь действуют на нее губительно. То же самое можно сказать и в отношении ряда лекарственных препаратов, например, некоторых антидепрессантов, транквилизаторов, гипотензивных средств (в особенности - клофелина),
Лабораторное исследование мужской семенной жидкости называют спермограммой. Его проводят с целью оценить способность спермы к оплодотворению. На основании результатов анализа говорят о наличии или отсутствии проблем с детородной функцией. Как расшифровать результаты разных вариантов спермограммы, о чем они могут сказать?
Данный анализ является основным методом изучения репродуктивной функции у мужчин разного возраста. Также результаты спермограммы могут указывать на наличие венерических или урологических заболеваний. Можно ли расшифровать анализы без помощи врача, о чем могут сказать результаты исследования?
Зачем нужна
 Исследуя семенную жидкость с мужскими половыми клетками, можно установить причину бесплодия, выявить его степень, сделать прогноз о вероятности наступления зачатия естественным путем.
Исследуя семенную жидкость с мужскими половыми клетками, можно установить причину бесплодия, выявить его степень, сделать прогноз о вероятности наступления зачатия естественным путем.
Дополнительно можно диагностировать наличие венерических заболеваний, установить вероятную причину полного или частичного бесплодия.
На состав спермы влияет употребление определенных продуктов питания, лекарств, а также стресс и чрезмерные физические нагрузки. Для получения достоверных результатов спермограммы рекомендуется сдавать анализ не меньше 3 раз.
Разновидности анализа
Сегодня существует три основных варианта исследования мужской семенной жидкости, содержащей половые клетки сперматозоиды. В зависимости от задач, которые врач ставит перед лабораторией, проводится тот или иной вариант микроскопического изучения биоматериала. Если проводится одновременное изучение тремя вариантами, такой анализ называется расширенным.
Базовый
 Исследование проводится по стандартам ВОЗ. Для изучения необходим не менее 2 мл эякулята. При рассмотрении жидкости с половыми клетками обращают внимание на цвет, консистенцию, вязкость и количество активных сперматозоидов.
Исследование проводится по стандартам ВОЗ. Для изучения необходим не менее 2 мл эякулята. При рассмотрении жидкости с половыми клетками обращают внимание на цвет, консистенцию, вязкость и количество активных сперматозоидов.
МAR-тест
Проводится для изучения семенной жидкости на наличие в ней антиспермальных тел, атакующих сперматозоиды, тем самым снижая вероятность зачатия естественным путем.
По Крюгеру
Наиболее детальное изучение семени мужчины, которое проводится на узкопрофильном оборудовании. Этот вид спермограммы рекомендован перед проведением ЭКО. Для изучения эякулята потребуется не менее 3 мл, перед анализом мужчине необходимо соблюсти сексуальное воздержание на протяжении 3-5 дней.
Особенности проведения исследования
 Комплексное диагностическое исследование спермы проводится в медицинском учреждении. Сдача эякулята происходит только путем мастурбации чистыми руками в отдельном кабинете.
Комплексное диагностическое исследование спермы проводится в медицинском учреждении. Сдача эякулята происходит только путем мастурбации чистыми руками в отдельном кабинете.
Что влияет на результат
В состав спермы входят не только активные сперматозоиды, но и предстательная жидкость, их соотношение может колебаться. На качество эякулята, и, соответственно, результат спермограммы оказывают воздействие как внутренние факторы (заболевания, стрессы), так и внешние. Список основных причин, которые способны оказать влияние на диагностический результат сперматограммы:
- половой контакт до анализа (за сутки, трое, в зависимости от вида спермограммы);
- ОРВИ, ОРЗ, ГРИПП;
- хронические заболевания почек;
- воспалительный процесс мочеполовой системы (цистит, простатит);
- физические нагрузки перед сдачей анализа (за сутки и менее);
- лекарственные препараты;
- прием горячей ванны, сауны;
- алкоголь, курение;
- прием антибактериальных препаратов;
- массаж простаты;
- орхит;
- повышение температуры;
- венерические заболевания.
Перед сдачей спермы требуется вымыть руки антисептическим мылом. При наличии экзем, ран или нагноений на руках рекомендовано использовать стерильные рукавички.
Почему снижается количество сперматозоидов
 Содержание живых спермиев в семенной жидкости, необходимое для оплодотворения яйцеклетки – 50%.
Содержание живых спермиев в семенной жидкости, необходимое для оплодотворения яйцеклетки – 50%.
Если этот показатель снижен, то зачатие маловероятно или невозможно. Спермии, половые клетки мужчины, содержаться в семенной жидкости в двух видах: живые активные и уже нежизнеспособные (некротические). При уменьшении количества живых спермиев ставится диагноз «некроспермия».
Некроспермия бывает постоянной и временной. При временном варианте происходит постепенное восстановление активных сперматозоидов и оплодотворяющей способности. Встречается такое состояние после перенесенной болезни, при заболеваниях воспалительного характера. При постоянной некроспермии зачатие невозможно.
Причины снижения подвижности
Кроме низкого количества активных спермиев, может наблюдаться также уменьшение двигательной функции половых клеток. Такое нарушение может наблюдаться при ношении тесного белья, при курении, ОРВИ или ГРИППе. Опасные последствия могут случиться при заболевании паротитом, или «свинкой». Частым осложнением после «свинки» является бесплодие у мужчин.
При сниженной подвижности спермия во время попытки оплодотворении, у женщины может развиться внематочная беременность. Это происходит, если оплодотворенная яйцеклетка имплантируется в стенку фаллопиевой трубы, а не матки.
Как проводят анализ
 Проведение анализа обычно проводится в лечебном учреждении, пациенту предоставляется отдельный кабинет. Важно, чтобы собранный биоматериал был получен в результате мастурбации, а не прерванного полового акта, не из презерватива. Количество исследуемой семенной жидкости также важно. За 3-5 дней до проведения анализа необходимо воздержаться от половых контактов, иначе объем полученного эякулята будет недостаточным. Для некоторых вариантов исследований необходимо большое количество спермы.
Проведение анализа обычно проводится в лечебном учреждении, пациенту предоставляется отдельный кабинет. Важно, чтобы собранный биоматериал был получен в результате мастурбации, а не прерванного полового акта, не из презерватива. Количество исследуемой семенной жидкости также важно. За 3-5 дней до проведения анализа необходимо воздержаться от половых контактов, иначе объем полученного эякулята будет недостаточным. Для некоторых вариантов исследований необходимо большое количество спермы.
Точность исследования
Точность результата зависит от правильно сданного биоматериала, качества оборудования, на котором проводится изучение свойств семенной жидкости. Для подтверждения полученного результата анализ проводится два или три раза подряд. При соблюдении этих требований, достоверность полученных данных очень высока.
Расшифровка результатов показателей по таблице
Пытаться расшифровать результат анализа самостоятельно не рекомендуется, поскольку полученные данные, которые можно сверить с таблицей, необходимо сопоставить между собой и тщательно изучить. Нужно знать особенности, возможные отклонения, причины, уметь все это анализировать с диагностической целью.
В таблице №1 можно просмотреть границы нормы показателей спермы:
В таблице №2 границы нормы оценки спермиев:
Какими будут нормальные показатели анализа для зачатия
Норма результатов анализа зависит от варианта проведенного исследования. При этом существуют общепринятые стандартные нормы.
Морфологические нормы
 Результаты анализа говорят об изменениях в двигательной функции спермия. Во внимание берутся критерии оценки качества и количества половых клеток. Физиологически нормальные показатели:
Результаты анализа говорят об изменениях в двигательной функции спермия. Во внимание берутся критерии оценки качества и количества половых клеток. Физиологически нормальные показатели:
- спермограмма показывает 20-40 млн. спермиев;
- объем — 2 мл и больше;
- подвижных сперматозоидов не меньше 25%;
- сперматозоидов, которые не только хаотично двигаются, а с высокой активностью передвигаются по прямой траектории – не меньше половины от общего количества.
Морфологические нормы сперматозоида по варианту Крюгера:
- Головка . В норме одна головка, овальной формы, шириной 2,5-3,5 мкм, длиной 4-5,5 мкм. Половина площади головки занимает акросома - органоид.
- Шейка . Ровная, не превышающая ширину 1 мкм, длина равна полторы длины головки. Соединение с головкой под углом 90 градусов без искривлений.
- Хвостик . Занимает 90% от размера сперматозоида. Хвостик ровный без бугорков и узелков. Допускается сужение, заостряется хвост на конце.
Норма активных спермиев
Нормальное количество на 1 мл спермы активных спермиев – больше 20 млн. Снижение наблюдается при неэффективной работе яичек, обозначается диагнозом олигозооспермия. Снижение андрогенов, воздействие токсических и наркотических веществ или воспаление в органе ослабляет иммунитет, поражая при этом сперматогенный эпителий.
Подвижность
 От подвижности спермия зависит вероятность естественного оплодотворения. Различают следующие группы активности:
От подвижности спермия зависит вероятность естественного оплодотворения. Различают следующие группы активности:
- А – активные и подвижные сперматозоиды, что говорит о норме;
- В – малоподвижные спермии, с прямолинейным движением. Это является незначительным отклонением, зачатие возможно;
- С – малоподвижные клетки с колебательными, вращательными движениями, оплодотворение возможно искусственно;
- Д – бесплодие, которое не позволяет зачать искусственным и природным способом.
Сниженная подвижность называется астенозооспермией. Причинами служат воспалительные процессы, употребление наркотических и психотропных веществ. При поражении яичек в результате травм и тепловых воздействий астенозооспермия наблюдается очень часто
Лейкоциты
Лейкоциты – это клетки организма, которые направлены на купирование и устранение воспалительного процесса в организме. Присутствие лейкоцитов говорит о том, что есть воспалительный процесс. В норме сперма не содержит лейкоцитов, равно как и эритроцитов (кровяных телец).
Если обнаружено незначительное количество лейкоцитов (2-4 в поле зрения), можно говорить о начинающемся воспалительном процессе. Эритроциты вообще не должны визуализироваться в семенной жидкости.
Дополнительные результаты анализа спермограммы в границах физиологической нормы:
- агглютинация (склеенные спермии) отсутствует;
- слизь не видна;
- слущенные клетки эпителия семенных канальцев – до 2%;
- вязкость спермы до 0,5 см;
- время разжижения спермы не больше часа;
- рН щелочная — 7,2-7,85.
Как улучшить показатели спермограммы
 Существуют ситуации, когда на улучшение показателей спермограммы надеяться сложно.
Существуют ситуации, когда на улучшение показателей спермограммы надеяться сложно.
К примеру, имеются признаки низкой или отсутствующей активности спермиев.
А вот при уверенности, что снижение показателей анализа непостоянно, можно попробовать влиять на результаты.
Показатели спермы могут быть улучшены в случае соблюдения следующих правил:
- соблюдать температурный режим, избегать саун, ванн с горячей или холодной водой;
- снизить или исключить потребление алкоголя, табака;
- носить комфортные по размеру трусы, нижнее удобное белье, использовать в холодное время подштанники;
- регулярно вести половую жизнь с одним сексуальным партнером;
- избегать случайных незащищенных сексуальных контактов;
- включить в рацион клетчатку, белки, витамины природного происхождения;
- исключить жирную пищу;
- избегать стрессов и излишних физических упражнений;
- стабилизировать показатели веса, приблизив их к норме.
Вышеуказанные советы максимально просты, не требуют кардинальной смены образа жизни. Вместе с тем, планируя природное зачатие, легко улучшить показатели спермы такими методами.
Сперма.Анализ спермы (Спермограмма) :: что это,расшифровка,результаты,значение,отзывы
Что такое спермограмма?
Спермограмма (от др.-греч. σπέρμα - семя и γράμμα - запись) - анализ эякулята (спермы), используемый в медицине для установления фертильности мужчины и выявления возможных заболеваний половой системы. Спермограмму назначают при жалобах супружеской пары на бесплодие, также спермограмма показана донорам спермы и людям, планирующим криоконсервацию спермы.
Анализ спермы основан на определении свойств мужских половых клеток. Определяются их физические свойства, химический и клеточный состав, а также подсчитывается количество сперматозоидов
Для чего врач назначает сдать спермограмму?
Спермаграмма показывает способность мужчины к оплодотворению и, кроме того, является важнейшим методом диагностики урологических заболеваний . Сделать спермограмму - это быстро, просто и недорого. Но результата анализа спермы нередко бывает достаточно даже для постановки диагноза.
Расшифровка спермограммы
При изучении данных спермограммы врач обращает внимание на следующие показатели спермограммы :
- объем спермы в норме - 3-5 мл (примерно 1 чайная ложка). Уменьшение количества выделяемой спермы обычно говорит о сниженной функции яичек и половых желез . Подобные результаты спермограммы говорят о возможном мужском бесплодии .
- количество сперматозоидов в 1 мл спермы . Норма спермограммы - 60-120 млн/мл в 1 мл. Плохая спермограмма покажет недостаток сперматозоидов в сперме (олигозооспермия ) или их полное отсутствие (азооспермия ).
- подвижность сперматозоидов . В норме спермаграмма покажет 60-70% активных,10-15% слабоподвижных и 20-25% неподвижных сперматозоидов. Нормальным соотношением будет 70-80% живых сперматозоидов и 20% мертвых, до 20% патологических сперматозоидов также считается нормой. Преобладание в сперме неподвижных сперматозоидов (некроспермия ) - тревожный сигнал, говорящий о мужском бесплодии или наличии воспалительных заболеваний мужской половой сферы .
- цвет спермы должен быть молочно белый, без примесей.
- нормальная спермограмма показывает отсутствие каких-либо примесей , слизи в сперме.Кровь в сперме (гемоспермия), микрофлора, эритроциты, лейкоциты (более 10), клетки эпителия (более 2-3) - это отклонение от нормы, а значит симптомы урологических заболеваний .
- сперматограмма учитывает также и другие показатели (в скобках - допустимая норма): вязкость спермы (0-5 мм), рН (7,2-7,4), время разжижения (20-30 мин), утомляемость (процент подвижных форм через 1 час уменьшается на 10%, через 5 часов-на 40%), скорость движения сперматозоидов (3 мм/мин) и многие другие.
Конечно, результаты спермограммы индивидуальны для каждого человека. Но не пытайтесь самостоятельно поставить себе диагноз на основе полученных результатов спермограммы, только врач может комплексно оценить данные анализа спермы и сделать правильный вывод о состоянии Вашего здоровья.
Параметры нормального эякулята
Представления о том, какими характеристиками обладает эякулят фертильного мужчины, менялись с течением времени. С повышением качества и количества исследований в разделе мужского бесплодия, пересматриваются и уточняются данные по сперматогенезу. Принято считать, что общаятенденция состоит в «ослаблении» норм фертильного эякулята. Предложения разных авторов по нормам объема эякулята, концентрации и подвижности сперматозоидов представлены в таблице
В настоящее время в России (а также в СССР в прошлом) не существует специальных документов Минздравсоцразвития, устанавливающих нормы фертильного эякулята. Медицинские учреждения в праве оценивать фертильность эякулята по собственным нормам. Большой популярностью среди врачей пользуются нормы, предложенные Всемирной Организацией Здравоохранения. Распространенность норм ВОЗ настолько велика среди врачей, что нормы ВОЗ могут считаться общепризнанными в настоящее время, а книга «Руководства ВОЗ по лабораторному исследованию эякулята человека и взаимодействия сперматозоидов с цервикальной слизью» является наиболее авторитетным изданием, посвященным правилам проведения спермограммы.
В последнем издании «Руководства ВОЗ по лабораторному исследованию эякулята человека и взаимодействия сперматозоидов с цервикальной слизью » (Cambridge University Press, 1999 год) предложены следующие нормативные показатели фертильного эякулята:
Как сдать спермограмму правильно?
Для того, чтобы сдать сперму на анализ и получить достоверные результаты спермограммы, необходимо соблюдать некоторые требования:
- воздерживаться от секса и мастурбации не менее 3-4 суток
- не употреблять алкоголь (даже пиво), лекарственные препараты
- нельзя париться в бане или сауне , мыться лучше под душем .
Сделать спермограмму лучше в лаборатории специализированной клиники путем мастурбации или прерванного полового акта. Причем правильно сдавать сперму на анализ лучше без использования презерватива, поскольку при соприкосновении с латексом и веществами, которыми пропитывается презерватив, сперматозоиды теряют свою подвижность, соответственно результаты спермограммы будут недостоверны. Если Вы все же решили сдать спермограмму в домашних условиях, избегайте попадания на сперму прямых солнечных лучей, переохлаждения спермы. Постарайтесь сохранить для анализа всю выделяемую сперму. Потеря части спермы, особенно первой порции, делает неточной общую картину сперматограммы. Для правильной постановки диагноза сдать сперму на анализ придется 2-3 раза.
Патологические состояния спермы
Эякулят, соответствующий принятым нормативным значениям, называют нормальным и состояние этого эякулята обозначают термином «нормоспермия », или «нормозооспермия ».
ВОЗ предлагает следующие термины для описания патологических состояний эякулята:
- Олигозооспермия - концентрация сперматозоидов ниже нормативного значения
- Астенозооспермия - подвижность сперматозоидов ниже нормативного значения
- Тератозооспермия - морфология сперматозоидов ниже нормативного значения
- Азооспермия - отсутствие сперматозоидов в эякуляте
- Аспермия - отсутствие эякулята (в таком значении соответствует термину «анэякуляция», но некоторые специалисты используют термин «аспермия» для описания эякулята, в котором отсутствуют не только сперматозоиды, но и незрелые клетки сперматогенеза)
Термины «олигозооспермия», «астенозооспермия» и «тератозооспермия» при наличии соответствующих отклонений в эякуляте могут быть объединены в одно слово, например: «олигоастенотератозооспермия», «астенотератозооспермия» и т. п.
Кроме того, распространены следующие термины:
- олигоспермия - объем эякулята ниже нормативного значения
- лейкоцитоспермия , так же лейкоспермия, так же пиоспермия - концентрация лейкоцитов выше нормативного значения
Иногда можно встретить следующие термины:
- акиноспермия (акинозооспермия) - полная неподвижность сперматозоидов,
- некроспермия (некрозооспермия) - отсутствие живых сперматозоидов в эякуляте,
- криптоспермия (криптозооспермия) - предельно малое количество сперматозоидов, которые могут быть обнаружены в эякуляте с большим трудом, после центрифугирования спермы.
- гемоспермия - присутствие крови (эритроцитов) в эякуляте.
Подвижность сперматозоидов
По подвижности сперматозоиды разделяют на 4 категории: A,B,C и D.
Предполагается, что достичь яйцеклетку способны сперматозоиды категорий A и B (сперматозоиды категории B иногда могут увеличить свою скорость после капацитации, наступающей во влагалище и шейке матки). Долю сперматозоидов разных категорий подвижности определяют либо на предметном стекле «на глазок», либо в счетной камере, либо с помощью компьютеризированного спермоанализатора. По предложению ВОЗ эякулят считается нормальным при выполнении хотя бы одного из двух условий: 1) если доля сперматозоидов категории подвижности A не меньше 25 %, 2) либо если доля сперматозоидов категорий подвижности A и B в сумме не меньше 50 %. Состояние эякулята, не удовлетворяющее данным условиям, характеризуется как «астенозооспермия».
Если Вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
 Поделитесь в социальных сетях
Поделитесь в социальных сетях
Вконтакте
Одноклассники
Количество сперматозоидов в семенной жидкости – это очень важный показатель, от которого напрямую зависит вероятность зачатия ребенка. Если вы заботитесь о своем здоровье, чувствуете себя хорошо, но никак не можете зачать малыша, попросите мужа сдать сперму на лабораторный анализ. Недостаточная концентрация сперматозоидов и малая жизнеспособность этих элементов может стать причиной мужского бесплодия.
Количество спермиев в семенной жидкости может быть разным. Этот показатель зависит от индивидуальных особенностей организма, возраста и состояния здоровья мужчины. Медики утверждают, что общепринятая норма — это количество сперматозоидов в 1 мл. равное 15-17 млн. Всемирная организация здравоохранения указывает в нормативах минимальный и максимально допустимый показатель.
Когда концентрация сперматозоидов низкая, пациенту ставят диагноз – олигозооспермия. Если вы хотите иметь детей, то такую патологию нужно обязательно лечить. Курс терапии подбирается медиком индивидуально для каждого больного.
Сколько сперматозоидов в одной капле спермы? Если провести несложные расчёты, можно легко выяснить, что в такой капельке «живут» около 750 тыс. спермиев. Впечатляет, не правда ли? При эякуляции у мужчины выделяется до 5 мл. спермы. Общее количество сперматозоидов в эякуляте при этом составляет 300 млн.
Кажется, что этого больше, чем достаточно, чтобы оплодотворить всего одну яйцеклетку. Однако только самые сильные и быстрые сперматозоиды смогут преодолеть
среду влагалища. Остальные неизбежно погибнут, так и не достигнув основной цели.
Отклонения
Если количество сперматозоидов в эякуляте ниже нормы, мужчина может стать бесплодным. Причин развития патологии под названием олигозооспермия может быть несколько. Чаще всего концентрация сперматозоидов снижается из-за частых эякуляций. Организм мужчины, ведущего активную половую жизнь, просто не успевает вырабатывать нужное количество сперматозоидов. Если хотите увеличить численность живчиков в семенной жидкости, и зачать здорового ребенка, постарайтесь на некоторое время воздержаться от ежедневного секса или мастурбации.
Дополнительными причинами недостаточного содержания сперматозоидов в эякуляте могут быть:
- Неправильный рацион питания. Для активной выработки сперматозоидов в ежедневном меню мужчины должно содержаться достаточное количество белков, животных жиров и витаминов.
- Патологии мужских половых органов, в частности яичек. Это может быть эпидидимит или орхит.
- Заболевания мочеполовой системы, венерические патологии.
- Результат недолеченной травмы яичек или полового члена.
- Сильная интоксикация организма вредными веществами, содержащимися в алкоголе, никотине, таблетках или отравленном воздухе.
Чтобы определить точную причину снижения концентрации сперматозоидов в семенной жидкости, нужно обязательно обратиться к опытному врачу и пройти полное медицинское обследование. Иногда патологически низкое содержание спермиев никак не проявляется, не имеет каких-либо причин. Такая патология может быть врожденной.
Если выяснить и устранить причину недостаточной выработки сперматозоидов не удается, не спешите расстраиваться. Зачать ребенка сегодня можно методом искусственного оплодотворения.
Астенозооспермия
Спермии могут соединяться между собой в большие по размерам скопления. Такое состояние называется агглютинацией. Если рассмотреть семенную жидкость под микроскопом, кажется, что сперматозоиды неподвижны или мертвы. Такая патология развивается, если в сперму попадает кровь. Иммунная система человека распознает семенную жидкость как раздражитель, и начинает активную выработку антител. Все дело в том, что все клетки мужского организма, кроме сперматозоидов, имеют двойной набор хромосом.
Антитела действуют на спермии крайне негативно – «живчики» начинают слипаться, обездвиживаются, и очень быстро погибают. Кровь может поступать в сперму также после травмы половых органов или при развитии опасных патологий мочеполовой системы.
Бывают ситуации, когда в сперме мужчины обнаруживаются живые, но неподвижные сперматозоиды. Такое нарушение носит название астенозооспермия. Патология развивается из-за нарушений в работе иммунной системы или при сильном отравлении организма. Спермии могут потерять активность из-за высокой температуры тела.
Некроспермия – состояние, при котором в семенной жидкости пациента большинство сперматозоидов мертвы. Причин развития такой патологии может быть несколько:
- воспалительные процессы в яичках;
- простатит в острой или хронической форме;
- венерические заболевания;
- перенесенная в детстве свинка.
Если медики обнаружили снижение жизнеспособности спермиев, пациенту нужно обязательно пройти курс лечения. В некоторых случаях медикаментозной терапии достаточно.
Азооспермия
Если после лабораторного анализа спермы медики выяснили, что в семенной жидкости спермиев очень мало или они совсем отсутствуют, пациенту ставится диагноз «Азооспермия». Это нарушение опасно тем, что оно практически никак себя не проявляет. Половая жизнь у мужчины остается прежней, но все попытки зачать ребенка оказываются безуспешными.
Выявить патологию можно только после лабораторного исследования спермы. Существует несколько основных причин развития азооспермии у представителей сильного пола, а именно:
- Врожденное нарушение строения канальцев.
- Патологические изменения в работе эндокринной системы.
- Недостаточная выработка мужского полового гормона тестостерона.
- Воспалительные или инфекционные заболевания органов половой системы, протекающие в тяжелой форме.
- Облучение радиацией.
- Опасная механическая травма половых органов, неудачная хирургическая операция.
Чтобы начать эффективную борьбу в азооспермией, обязательно посетите андролога. Специалист поможет определить точную причину развития патологии, и подберет оптимальный курс терапии.
Имейте в виду, что пациенту придется пройти диагностическое обследование. Чаще всего для выявления опасных патологий используются такие методы:
- анализ крови на тестостерон;
- спермограмма;
- лабораторное исследование крови на венерические заболевания;
- пальпация зоны простаты;
- биопсия яичек (применяется, если есть подозрение на онкологию).
Если ни один из методов диагностики не помог выяснить причину снижения численности сперматозоидов в семенной жидкости, может понадобиться повторная сдача анализов.
Лечение
Чтобы зачать здорового ребенка естественным путем, мужчина должен заботиться о своем здоровье. Повысить концентрацию сперматозоидов в семенной жидкости можно несколькими способами, но лучше использовать комплексную терапию.
- Регулярно принимайте специальные витаминные комплексы для мужского здоровья.
- Обогатите свой рацион питания полезными продуктами, содержащими белок. На вашем столе часто должны быть блюда из курицы, свинины, морская рыба, куриные яйца, бобовые. Также для выработки спермиев полезен сельдерей, свежая зелень и овощи.
- Пейте как можно меньше кофе. От вредных привычек, таких как алкоголь и курение, также придется отказаться.
- Старайтесь хорошо высыпаться, избегайте стрессов и эмоциональной перегрузки.
- Регулярно делайте зарядку, займитесь каким-либо видом спорта или просто запишитесь в спортзал.
- Носите только удобное не обтягивающее белье.
Для увеличения концентрации сперматозоидов и успешного зачатия следует заниматься сексом раз в 3 дня. Этого времени вполне достаточно для выработки большого количества спермиев.
Последние материалы сайта
Наследственные

«Прекрасный фонтан» на центральной площади Нюрнберга
Фотографии Антона Дергачева (кроме первой), комментарий Владимира Дергачева Идеальная супружеская пара на лебедях, которая вот-вот поцелуются. Фонтан «Супружеская или Брачная карусель» создан по мотивам немецкого средневекового поэта и композитора Ганс
Симптомы

Карта-схема комплексного обследования
Логопедическое обследование детей с церебральным параличом Логопедическое обследование детей, страдающих церебральным параличом, строится на общем системном подходе, который опирается на представление о речи как о сложной функциональной системе, структ
Методы диагностики

Пять компотов из вишни на зиму
Александр Гущин За вкус не ручаюсь, а горячо будет:) Содержание Яркая, красивая ягода вишня содержит в себе огромное количество полезных микроэлементов и витаминов. Ее универсальность в кулинарии позволяет приготовить массу хороших, вкусных, уникаль
Болевые синдромы

Готовим изумительную пшенную кашу на молоке в мультиварке редмонд Как сварить пшенную кашу скороварке
Ни одна кастрюля в мире не сварит пшенную кашу на молоке так вкусно, как это сделает мультиварка. И ни одна плита не справится с ее приготовлением так быстро, как мультиварка-скороварка. Простой и здоровый завтрак – сладкая пшенная каша на молоке, сдобрен
Синдромы

Рыцарь монет таро значение в отношениях
Название: Рыцарь пентаклей, Рыцарь денариев, Рыцарь монет, Воин монет, Рыцарь бубен, Путешественник, Завоеватель Дел, Всадник, Кавалер, Полезный человек, Повелитель Земель Диких и Плодородных. Значение по Папюсу: Выгода, Прибыль, Польза, Интерес. Важное
Методы лечения

Гороскоп на август телец девушка
Томный август у многих Тельцов станет благоприятным временем для развития личных отношений. В этот период у представителей данного знака Зодиака возникает возможность использовать на полную катушку свое природное обаяние для успеха в сердечных делах. Чтоб
