Митральный стеноз: клинические проявления и тактика терапии ревматического порока сердца. Митральный стеноз клапана, лечение, симптомы, причины, признаки Митральный стеноз экг
Сужение левого атриовентрикулярного отверстия вследствие срастания между собой створок двустворчатого клапана, изменения подклапанных структур и фиброзной дегенерации клапанного кольца. Это создает препятствия току крови из левого предсердия и сопровождается уменьшением ударного объема и минутного объема кровообращения. Митральный стеноз ведет к возникновению синдрома легочной гипертензии.
Наиболее часто причиной возникновения митрального стеноза является ревматизм. Стенозирование левого атриовентрикулярного отверстия отмечается у 25% больных с заболеваниями сердца ревматического генеза. Приблизительно у 40% пациентов формируется комбинированный митральный порок (стеноз и недостаточность) (рис. 1).
Вторым о частоте является митральный стеноз врожденной этиологии (врожденный митральный стеноз, синдром Лютембаше, трехпредсердное сердце, врожденная мембрана в полости левого предсердия).
К стенозированию левого атриовентрикулярного отверстия могут также приводить опухоли (миксома), наличие шаровидного тромба в полости левого предсердия, крупные вегетации при инфекционном эндокардите митрального клапана.
Очень редко митральный стеноз может быть осложнением системной красной волчанки, ревматоидного артрита, злокачественного карциноида, мукополисахаридоза Гунтера-Харлей.
Классификация. Наиболее широкое распространение в России получила классификация митрального стеноза, предложенная А.Н. Бакулевым и Е.А. Дамир. Она включает 5 стадий развития порока:
- I – стадия полной компенсации кровообращения. Больной не предъявляет никаких жалоб, однако при объективном обследовании обнаруживаются признаки, характерные для митрального стеноза. Площадь митрального отверстия составляет 3-4 см 2 , размер левого предсердия - не более 4 см.
- II – стадия относительной недостаточности кровообращения. Больной жалуется на одышку, возникающую при физической нагрузке, выявляются признаки гипертензии в малом круге кровообращения, несколько повышено венозное давление, однако выраженных признаков недостаточности кровообращения не выявляется. Площадь митрального отверстия около 2 см 2 . Размер левого предсердия от 4 до 5 см.
- III – начальная стадия выраженной недостаточности кровообращения. В этой стадии имеются явления застоя в малом и большом кругах кровообращения. Сердце увеличено в размерах. Венозное давление значительно повышено. Отмечается увеличение печени. Площадь митрального отверстия составляет 1-1,5 см 2 . Размер левого предсердия - 5 см и более.
- IV – стадия резко выраженной недостаточности кровообращения со значительным застоем в большом круге. Сердце значительно увеличено в размерах, печень больших размеров, плотна. Высокое венозное давление. Иногда небольшой асцит и периферические отеки. К этой стадии также относятся и больные с мерцательной аритмией. Терапевтическое лечение дает улучшение. Митральное отверстие менее 1 см 2 , размер левого предсердия превышает 5 см.
- V – соответствует терминальной дистрофической стадии недостаточности кровообращения по В.Х. Василенко и Н.Д. Стражеско. Отмечаются значительное увеличение размеров сердца, большая печень, резко повышенное венозное давление, асцит, значительные периферические отеки, постоянная одышка, даже в покое. Терапевтическое лечение не дает эффекта. Площадь митрального отверстия менее 1 см 2 , размер левого предсердия более 5 см.
Клиническая картина. Основной жалобой больных митральным стенозом является одышка как следствие уменьшения минутного объема кровообращения и нарушения механизма внешнего дыхания. Интенсивность ее находится в прямой зависимости от степени сужения митрального отверстия. Сердцебиение - второй после одышки признак митрального стеноза и представляет собой проявление компенсаторного механизма в условиях недостаточного минутного объема кровообращения. Кровохарканье и отек легких встречаются реже и возникают главным образом при сочетании ревматического васкулита с выраженным застоем в легочных венах и бронхиальных сосудах. Реже кровохарканье связано с инфарктом легкого. Отек легких обусловлен выраженной гипертензией малого круга в сочетании с левожелудочковой недостаточностью. Возникающая при этом гипоксия приводит к повышению проницаемости сосудистой стенки и проникновению жидкой фракции крови в альвеолы. Кашель - частый признак митрального стеноза и, как правило, связан с застойным бронхитом. Боли в области сердца - менее постоянный признак этого порока, они появляются лишь при значительном увеличении левого предсердия, сопровождающегося сдавлением левой венечной артерии. Общая физическая слабость весьма характерна для митрального стеноза и является следствием хронической гипоксии организма, в частности скелетной мускулатуры.
Клинические проявления митрального стеноза весьма разнообразны. Он может маскироваться нарушениями внутрисердечной гемодинамики от других причин, может вообще не вызывать субъективных ощущений и в то же время обусловить внезапный приступ острой сердечной недостаточности со смертельным исходом.
Диагностика. В типичных случаях отмечается бледность кожных покровов с цианозом губ, щек, кончика носа. Аускультативные данные весьма характерны: «хлопающий», «пушечный» первый тон, акцент и раздвоение второго тона над легочной артерией. Второй компонент этого тона регистрируется в виде «щелчка». Диастолический шум с пресистолическим усилением над верхушкой сердца - характерный аускультативный признак митрального стеноза, если сохраняется синусовый ритм. При тахикардии перечисленные аускультативные признаки могут отсутствовать. Поэтому при обследовании больного необходимо добиться уменьшения частоты сердечных сокращений (успокоить, придать больному горизонтальное положение, возможно, прибегнуть к медикаментозным средствам), после чего повторить аускультацию и фонокардиографию.
Рентгенологические признаки достаточно характерны: сердце митральной конфигурации с резким расширением легочной артерии и ушка левого предсердия, выраженный застой в сосудах легких смешанного характера, в тяжелых случаях - признаки гемосидероза. На рентгенограмме в правой боковой проекции видно увеличение правого желудочка с заполнением ретростернального пространства. Контрастированный пищевод в этой проекции отклоняется по дуге малого радиуса (до 6 см), что свидетельствует об увеличении левого предсердия.
Характерным электрокардиографическим признаком являются отклонение электрической оси сердца вправо, признаки гипертрофии правого желудочка и левого предсердия, а также мерцательной аритмии в более поздние стадии заболевания. Фонокардиографические признаки, как правило, соответствуют да иным аускультации. Весьма характерны эхокардиографические данные, позволяющие с большой точностью измерить митральное отверстие, составить представление о характере анатомических изменений клапана (рис. 2, а, б), распознать наличие тромбоза левого предсердия и оценить функцию сердца.
Лечение. Основным методом лечения больных с митральным стенозом является хирургический. Оперативное лечение показано пациентам с заболеванием II-IV стадий. Больные с I стадией в операции не нуждаются. Пациентам с V стадией митрального стеноза хирургическое лечение абсолютно противопоказано, так как оно сопряжено с очень высоким риском.
При митральном стенозе возможно выполнение как закрытых (т.е. без использования искусственного кровообращения), так и открытых (в условиях искусственного кровообращения) оперативных вмешательств. В последнюю группу входят клапансохряняющие вмешательства (открытая митральная комиссуротомия), а также протезирование клапана искусственным протезом.
При неосложненном митральном стенозе возможно выполнение закрытой митральной комиссуротомии. Операция заключается в пальцевом или инструментальном расширении митрального отверстия путем разделения сращений митрального клапана в области комиссур с подклапанными структурами. Закрытая митральная комиссуротомия может быть выполнена из лево- или правостороннего доступа к сердцу, однако, в настоящее время она, в основном, выполняется из правосторонней переднебоковой торакотомии. Этот доступ обеспечивает, при необходимости, возможность перехода к коррекции порока в условиях искусственного кровообращения. При выполнении вмешательства из правостороннего доступа к сердцу палец и инструмент вводят к митральному клапану через межпредсердную борозду (рис. 3, а, б). В случаях наличия в левом предсердии тромба, обширного кальциноза митрального клапана, неэффективности попыток закрытой комиссуротомии, а также при возникновении выраженной недостаточности клапана (II и более степени) после разделения комиссур или повреждения клапанных структур переходят к открытой коррекции порока в условиях искусственного кровообращения.
 Рис. 3, а. Вскрытие левого предсердия при операции закрытой митральной комиссуротомии. Доступ через межпредсердную борозду. |  Рис. 3, б. Схема выполнения закрытой митральной комиссуротомии (пальцевой и с использованием дилататора). |
 Рис. 3, в. Схема выполнения закрытой митральной комиссуротомии доступом к митральному клапану через ушко левого предсердия. |  Рис. 3, г. Схема выполнения закрытой митральной комиссуротомии посредством чрезжелудочкового доступа (через верхушку левого желудочка). |
Выполнение открытой митральной комиссуротомии заключается в рассечении комиссур и подклапанных сращений стенозированного митрального клапана под контролем зрения в условиях искусственного кровообращения (Рис. 4). При невозможности сохранения клапана (при тяжелых подклапанных сращениях, массивном кальцинозе, наличии признаков активного инфекционного эндокардита), а также в случае возникновения недостаточности митрального клапана после предшествующих комиссуротомий выполняют его протезирование (рис. 5) с использованием искусственных или биологических протезов (рис. 6).
Одним из возможных методов коррекции митрального стеноза при его неосложненном течении является чрескожная баллонная дилатация. Суть метода заключается в проведении под рентгеновским и ультразвуковым контролем специального баллона в отверстие митрального клапана и его расширении посредством резкого раздувания баллона, вследствие чего обеспечивается разделение створок клапана и ликвидация стеноза. Инструментарий к митральному клапану может быть доставлен при помощи двух доступов: антеградного (из бедренной вены через межпредсердную перегородку в левое предсердие) или ретроградного (из бедренной артерии в левый желудочек).
 Рис. 5, а. Этап протезирования митрального клапана - после его иссечения, наложение швов на фиброзное кольцо. |  Рис. 5, б. «Посадка» протеза в область фиброзного кольца. |
 Рис. 5, в. Фиксация протеза. |  Рис. 5, г. Вид протеза после фиксации оплетки к фиброзному кольцу отдельными П-образными швами на прокладках и удаления держателя. |
В целом результаты оперативного лечения неосложненного митрального стеноза хорошие. Сразу же после операции больные отмечают уменьшение одышки, постепенно исчезают явления недостаточности кровообращения. Отдаленные результаты зависят от исходного состояния больных и стадии порока, в которой предпринято оперативное вмешательство. Наилучшие они, если операция выполнена во II-III стадии, когда вторичные изменения во внутренних органах, обусловленные недостаточностью кровообращения, носят обратимый характер. Подавляющее число таких больных через 4-12 мес. возвращаются к своей прежней работе. Оперативное лечение в стадии тяжелых расстройств общего кровообращения с необратимыми морфологическими изменениями во внутренних органах (склеротическая фаза легочной гипертензии, сердечный цирроз печени, тяжелые дистрофические изменения миокарда и пр.) не позволяет получить достаточно полной реабилитации пациентов и стабильности достигнутых результатов в отдаленные сроки. Все больные, перенесшие оперативное лечение, должны находиться под наблюдением ревматолога и получать сезонное противоревматическое лечение, так как сохраняется опасность развития рестеноза или формирования недостаточности клапана, по поводу которых часто необходимо повторное оперативное вмешательство.
(патологическое сужение митрального отверстия) имеет преимущественно ревматическую этиологию, реже возникает при антифосфолипидном синдроме (в том числе при системной красной волчанке) и адекватно пролеченном инфекционном эндокардите.
Врожденное сужение митрального отверстия бывает вызвано различными анатомическими аномалиями и встречается редко (обычно в составе синдрома гипоплазии левого желудочка).
Анатомические варианты врожденного митрального стеноза следующие: аномалия створок и сухожильных нитей - сужение фиброзного кольца, утолщение створок, укорочение хорд и папиллярных мышц, гипертрофия папиллярных мышц, наличие слабо сформированных комиссур или их отсутствие;
- парашютообразный митральный клапан - нормальные створки и комиссуры сближены за счет укорочения и спаянности хорд, прикрепляющихся к единственной папиллярной мышце; первичное митральное отверстие уменьшено;
- надклапанное стенозирующее кольцо - клапан и хорды сформированы правильно, но в полости левого предсердия имеется валик соединительной ткани, прикрепленный к основанию створок клапана;
- истинное сужение клапанного отверстия.
Врожденный митральный стеноз может сочетаться не только с гипоплазией левого желудочка, но и с дефектом межпредсердной перегородки (в данном случае порок называют синдромом Лютембаше), коарктацией аорты, открытым артериальным протоком.
Митральный стеноз сердца
Патофизиология
Причиной митрального стеноза является сужение левого атриовентрикулярного отверстия, которое при ревматическом поражении митрального клапана и антифосфолипидном синдроме бывает обусловлено поствоспалительным сращением створок клапана между собой.
Различная выраженность сращения створок и поражения подклапанных структур определяет клинико-анатомические варианты митрального стеноза. Так, незначительное сращение (частичное, например, на ⅓ длины комиссуры) не вызывает гемодинамически значимого сужения митрального отверстия, и его площадь может составлять 3,5–4,0 см2.
При комиссуральном варианте эластичность створок сохраняется, подклапанные структуры (хорды, папиллярные мышцы) не изменены. Грубые изменения клапана сопровождаются сращением створок по всей длине комиссур, значительным сужением митрального отверстия вплоть до критического - 0,5–1,0 см2.
Степень стеноза в последнем случае может усугубляться вторичным кальцинозом, характерным для длительного ревматического порока сердца, так как диффузно расположенные кальцинаты препятствуют раскрытию створок клапана.
Кроме того, обструкции трансмитрального кровотока способствуют изменения подклапанного аппарата, а именно - укорочение и утолщение хорд, гипертрофия папиллярных мышц, которые, так же как и створки, могут быть кальцинированы.
Приводит к прогрессирующей гипертрофии и дилатации левого предсердия. Со временем развиваются легочная гипертензия, дилатация правых отделов сердца. Левый желудочек при чистом митральном стенозе остается небольших размеров.
При исчерпании компенсаторных возможностей миокарда развивается лево- и, затем, правожелудочковая недостаточность.
Диагностика у пациентов с приобретенным митральным стенозом
Основными признаками митрального стеноза, определяемыми независимо от этиологии порока, являются (рис. 8.29):

 Рис. 8.29. Основные признаки митрального стеноза: а) однонаправленное движение створок митрального клапана при митральном стенозе; изображение из парастернальной позиции по длинной оси ЛЖ в М-режиме; б) куполообразный изгиб передней митральной створки; изображение из парастернальной позиции по длинной оси; в) ускоренный турбулентный диастолический ток и ток регургитации через митральное отверстие; изображение из 4-камерной позиции в режиме постоянно-волновой допплерографии
Рис. 8.29. Основные признаки митрального стеноза: а) однонаправленное движение створок митрального клапана при митральном стенозе; изображение из парастернальной позиции по длинной оси ЛЖ в М-режиме; б) куполообразный изгиб передней митральной створки; изображение из парастернальной позиции по длинной оси; в) ускоренный турбулентный диастолический ток и ток регургитации через митральное отверстие; изображение из 4-камерной позиции в режиме постоянно-волновой допплерографии - уменьшение размера митрального отверстия;
- турбулентность трансмитрального диастолического потока с увеличением его максимальной скорости (>1,3 м/с) и градиента давления между левыми предсердием и желудочком.
Сращение комиссур приводит к появлению других высокоспецифичных признаков:
- куполообразного диастолического выбухания (изгиба, закругления) передней митральной створки в сторону межжелудочковой перегородки, регистрируемого в проекции по длинной парастернальной оси левого желудочка;
- изменения движения задней створки: при исследовании в М-режиме в случае митрального стеноза она движется конкордантно, то есть однонаправленно, передней створке.
При незначительном сращении створок возможна только «подтянутость» задней створки, что выглядит как снижение амплитуды ее открытия, иногда приближающееся к прямой линии (отметим, что примерно в 10% случаев митрального стеноза можно наблюдать нормальное движение задней створки митрального клапана).
Другие признаки митрального стеноза
Другие признаки митрального стеноза, обусловленные изменениями створок и подклапанного аппарата и определяемые при эхокардиографии в М-режиме:
- увеличение плотности эхоструктур от митральных створок;
- пологий EF наклон митрального клапана;
- плотные, усиленные эхосигналы от хорд в I стандартной позиции;
- уменьшение СЕ и DЕ амплитуд створок митрального клапана;
- уменьшение или отсутствие А-волны митрального клапана;
- задержка закрытия митрального клапана (Q-C 70 мс);
- раннее диастолическое выгибание межжелудочковой перегородки (этот феномен связан с более ранним наполнением правого желудочка);
- аномальное движение корня аорты (быстрое движение назад задней аортальной стенки в начале диастолы, наблюдаемое в норме, сменяется более медленным движением, продолжающимся на протяжении всей диастолы, так что плато, обычно имеющееся в конце диастолы, отсутствует;
- уменьшение экскурсии аорты.
Площадь митрального отверстия определяют планиметрически по изображению в двухмерном режиме по короткой оси левого желудочка (рис. 8.30).
 Рис. 8.30. Планиметрическое определение площади митрального отверстия. Изображение из парастернальной позиции по короткой оси на уровне митрального клапана
Рис. 8.30. Планиметрическое определение площади митрального отверстия. Изображение из парастернальной позиции по короткой оси на уровне митрального клапана 
При отсутствии выраженной митральной и аортальной регургитации результаты, получаемые этими методами сопоставимы.
При уменьшении площади митрального отверстия и обструкции трансмитрального кровотока происходит повышение давления в левом предсердии (при площади отверстия в 1 см2 давление достигает 20 мм рт. ст.), что, в свою очередь, вызывает повышение давления в легочных венах, а затем - в правых отделах сердца и легочной артерии (с развитием легочной гипертензии) (рис. 8.31).
Эти нарушения внутрисердечной гемодинамики при митральном стенозе на эхокардиограмме проявляются расширением и гипертрофией левого предсердия, правых отделов сердца и легочной артерии.
Обратим внимание, что в случаях изолированного («чистого») митрального стеноза размеры левого желудочка не только не увеличены, но могут быть уменьшены, даже на стадии тяжелой сердечной недостаточности, и его дилатация указывает на сопутствующую митральную недостаточность или другое заболевание сердца.
Степень тяжести митрального стеноза оценивают комплексно по параметрам митрального отверстия, градиенту давления и систолическому давлению в веночной артерии (табл. 8.3).
Таблица 8.3
Оценка степени тяжести митрального стеноза
| Степень тяжести | Площадь митрального
отверстия, см2 | Средний
трансмитральный градиент давле- ний, мм рт. ст. | Систолическое
давление в легочной артерии, мм рт. ст. |
| Легкий | > 1,5 | < 5 | < 30 |
| Выраженный | 1,0–1,5 | 5–10 | 30–50 |
| Тяжелый | < 1,0 | > 10 | > 50 |
Дополнительно для определения тяжести митрального стеноза можно измерять время полуспада градиента давления трансмитрального кровотока (PHT), равное времени, за которое трансмитральный градиент уменьшается в 2 раза. Легкую степень стеноза предполагают при значениях 90–110 мс, тяжелую - при > 330 мс.
Однако данный показатель имеет существенные ограничения, так как на него оказывают влияние аортальная и митральная регургитация, мерцательная аритмия, возраст больного.
При изолированном митральном стенозе возможно определение площади митрального отверстия по уравнению непрерывности потока. В случаях с сопутствующей выраженной митральной регургитацией рекомендуют применять метод PISA.
При бессимптомном стенозе проводят исследование с физической нагрузкой, при которой регистрируют увеличение градиента давления и давления в легочной артерии по мере её возрастания.
Кроме того, при оценке тяжести митрального стеноза учитывают степень укорочения хорд, выраженность кальциноза створок митрального клапана, дилатацию левого предсердия, изменение объемов левого желудочка, легочную гипертензию.
При цветном допплеровском сканировании, выполняемом у больных с митральным стенозом, оценивают направление диастолического потока и параметры зоны ускорения потока в месте сужения митрального отверстия.
Это имеет значение для контроля правильной установки ультразвукового луча параллельно диастолическому потоку при определении градиента давления в постоянно-волновом допплеровском режиме.
Обязательным является определение давления в легочной артерии. Для этого используют модицифированное уравнение Бернулли для спектра трикуспидальной регургитации или расчет среднего давления по спектру сигнала легочного потока.
Эхокардиографическое обследование больного с митральным стенозом
Эхокардиографическое обследование больного с митральным стенозом и мерцательной аритмией включает также обязательную оценку состояния левого предсердия (рис. 8.32).

Это особенно важно при решении вопроса о восстановлении синусового ритма, так как существует прямая зависимость между наличием мерцательной аритмии и параметрами левого предсердия: она закономерно возникает при переднезаднем размере левого предсердия, превышающем 45 мм.
В связи с этим кардиоверсия наиболее эффективна при размерах левого предсердия до 45 мм и реже приводит к стойкому восстановлению синусового ритма при размерах, превышающих это значение. Кроме того, необходимым является выявление внутрисердечного тромбоза, который является основным противопоказанием к восстановлению ритма.
На высокую вероятность тромбообразования указывает спонтанное эхоконтрастирование и наличие дополнительных эхосигналов в полости предсердия и его ушка. С целью получения наиболее полной информации о состоянии предсердия рекомендуется проведение чреспищеводной эхокардиографии.
У 60% пациентов в возрасте 60 лет и старше выявляется комиссуральный вариант порока митрального клапана, отличительной клинической особенностью которого является доброкачественное медленно прогрессирующее течение и высокие показатели выживаемости.
Его диагностируют при эхокардиографическом исследовании на основании выявления спаянных по комиссурам створок, неизмененных подклапанных структур, сохраненной эластичности створок митрального клапана, площади митрального отверстия, превышающей 2,5 см2, нормальных размеров атриовентрикулярного кольца.
Важность оценки изменений створок и подклапанных структур определяется широким внедрением в последние годы метода баллонной митральной комиссуротомии. При определении показаний к ее выполнению ориентируются на признаки, приведенные в таблице 8.4.
Таблица 8.4
Шкала определения степени поражения митрального клапана по данным ЭхоКГ
| Степень
поражения митрального клапана | Толщина
створок | Подвижность
створок | Изменения
подклапанного аппарата | Выраженность
кальциноза |
| 1 | Толщина створок существенно не изменена (составляет 4-5 мм) | Створки высоко подвижны; ограничено движение только концевых отделов створок | Минимальное утолщение в прилежащих к створкам отделах | Единичные зоны повышенной эхогенности |
| 2 | Утолщены краевые отделы створок (5–8 мм), средняя часть створок имеет нормальную толщину | Подвижность средней порции и основания створок нормальная | Утолщение хорд на одну треть длины | Зоны повышенной эхогенности по краям створок |
| 3 | Утолщение створок на протяжении (до 5–8 мм) | Определяется передний диастолический изгиб створок | Утолщение хорд, вовлекающее их дистальную треть | Зоны повышенной эхогенности в средних отделах створок |
| 4 | Значительное утолщение всех отделов створок (>8–10 мм) | Переднее движение створок в диастолу отсутствует или минимально | Выраженное утолщение и укорочение хорд и папиллярных мышц | Интенсивные эхосигналы, определяемые во всех тканях створок |
При дифференциальном диагнозе митрального стеноза
При дифференциальном диагнозе митрального стеноза стараются исключить другие причины обструкции приносящего тракта левого желудочка.
У взрослых это чаще всего кальциноз митрального кольца, при котором в случаях выраженного утолщения и ригидности инфильтрированного солями кальция митрального кольца, несмотря на отсутствие сращения створок по комиссурам, возникает механическое ограничение их движения.
Подобную патологию выявляют при хронической почечной недостаточности у лиц, находящихся на гемодиализе, а также при сахарном диабете. Помимо этого обструкция митрального кровотока выявляется у больных с гипертрофической кардиомиопатией (идиопатическим субаортальным стенозом).
Следует отметить, что отдельные эхокардиографические признаки, характеризующие митральный стеноз, можно наблюдать и при других состояниях. Например, пологий наклон EF передней митральной створки выявляют при уменьшении наполнения левого желудочка.
Пульс частый, малого наполнения и напряжения, в ранних стадиях порока ритмичный. В более поздних стадиях появляются сначала единичные предсердные экстрасистолы (это обнаруживается на электрокардиограмме), а затем вследствие все растущего перенапряжения левого предсердия с последующим дегенеративным изменением в нем, могут возникнуть приступы пароксизмальной тахикардии или мерцания предсердий; в дальнейшем иногда устанавливается длительная мерцательная аритмия.
При появлении мерцательной аритмии предсистолический шум исчезает, так как предсердия не сокращаются, а мерцают. В связи с данной формой аритмии наблюдается дефицит пульса по сравнению с количеством сердечных сокращений, сосчитываемых при выслушивании сердца. Это указывает на значительное ослабление сократительной способности миокарда.
Электрокардиограмма
обнаруживает значительное преобладание правого желудочка, а также высокий и в дальнейшем двуфазный зубец Р. Зубец Т снижен и деформирован в тех случаях, когда наступает значительное дистрофическое изменение миокарда желудочков.
Венозное давление
повышается очень рано и часто достигает очень больших цифр. Скорость кровотока замедлена (особенно при определении эфирным методом).
Вопросы трудоустройства больных с сужением левого предсердно-желудочкового отверстия должны быть тщательно продуманы, принимая во внимание тяжесть этого заболевания и ревматическую его этиологию.
Учебное видео оценки ЭКГ при гипертрофии предсердий и желудочков
Лечение митрального стеноза
Лечение имеет свои особенности, поскольку чаще приходится прибегать к кровопусканиям и применению кислородной терапии, главным образом в связи с усилением цианоза и , принимающей иногда характер сердечной астмы. Нередко также на область печени назначаются пиявки, которые облегчают боли.
Наперстянка
, блокируя проводниковую систему и подавляя возбудимость синусового узла, способствует переходу тахикардической формы мерцательной аритмии в брадикардическую. Поэтому на протяжении длинной диастолы желудочки хорошо наполняются кровью и сократительная способность их восстанавливается: пульсовые удары по частоте соответствуют количеству сердечных сокращений, дефицит пульса исчезает, кровообращение восстанавливается.
В остальном лечебные мероприятия
соответствуют тем, которые были изложены выше, и назначаются применительно к стадиям сердечно-сосудистой недостаточности.
Больная Р., 32 лет . Перенесла скарлатину, дифтерию, суставной ревматизм - три приступа; после второго приступа (в возрасте 24 лет) обнаружен порок сердца, после третьего (в 26 лет)-лежала 2 месяца в больнице с повышенной температурой (endocarditis recurrens). В дальнейшем поправилась и работала, однако испытывала одышку при подъеме тяжестей. Через 2 года (в возрасте 28 лет) после напряженной работы появилось кровохаркание и общая слабость. Пролежала 4 дня в постели, затем вновь приступила к работе. Год назад стали отекать ноги, появилась боль в правом подреберье, частое покашливание, особенно в лежачем положении, иногда с мокротой, окрашенной кровью.
Поступила в клинику с жалобами на сильную одышку и стеснение в груди. Объективно: синевато-красные (ложнолихорадочные) щеки, синеватые губы и концы пальцев. Сердце увеличено вправо и вверх; при рентгеноскопии обнаруживается резкое выпячивание левого предсердия; поперечник сердца 5,5 + 7,5 см. Аускультация: мезосистолический шум с предсистолическим усилением и хлопающий первый тон у верхушки сердца и несколько левее ее, раздвоение второго тона (ритм перепела) на легочной артерии. На электрокардиограмме (тот же рисунок) заметно увеличение и раздвоение предсердного зубца Р (асинергия деятельности предсердий). Пульс 90 ударов в минуту, ритмичный, слабого наполнения. Артериальное давление 95/60 мм. Печень увеличена, болезненна; асцит. Ноги и низ живота, отечны. Отрицательный диурез. Голос хриплый. Ларингоскопия: парез левой голосовой связки.
После назначения наперстянки , диуретина, теофиллина, меркузала состояние больной улучшилось (потеряла в весе 5 кг); асцит уменьшился, стала прощупываться селезенка. Кашель не прекращался, выделялось небольшое количество мокроты (в ней - клетки сердечных пороков). Больная выписалась Через 4 месяца появилась водянка, частые кровохаркания, и больная погибла.
Заключение . Ревматическое сужение левого предсердно-желудочкового отверстия. Сравнительно рано обнаружилось нарушение циркуляции, переполнение малого круга, растяжение левого предсердия со сдавленней прилежащих органов. Больная поступила под наблюдение уже в стадии сердечного цирроза печени и глубокого нарушения сократительной способности миокарда.
Кардиальные пороки со стенозированием клапана между левыми камерами сердца может стать причиной смертельно опасных осложнений. Митральный стеноз проявляется признаками выраженных проблем кровообращения с формированием отека легких, правожелудочковой недостаточности и высоким риском тромбоэмболии.
Основные причины при стенозе – ревматизм и врожденная патология. Типичные жалобы, аускультация тонов сердца и инструментальная диагностика помогут поставить точный диагноз. Лечить стеноз митрального клапана надо комплексно, используя медикаментозные и хирургические методы терапии.
Причинные факторы болезни
Митральный стеноз – это в подавляющем большинстве случаев ревматический порок. Сужение клапанного просвета происходит на фоне следующих причинных факторов:
- ревматизм сердца;
- врожденная аномалия;
- опухолевидные образования левых кардиальных отделов;
- отложение солей в фиброзное кольцо клапана (кальциноз);
- воспалительный процесс на фоне эндокардита;
- диспластические изменения при системных болезнях.
Врожденный стеноз митрального клапана редко бывает изолированным пороком. Частыми вариантами сочетанной патологии являются следующие виды кардиальных проблем:
- открытый аортальный порок;
Большое значение для лечения и прогноза жизни имеет степень стенозирования и выраженность изменений кардиальной гемодинамики.
Гемодинамические нарушения
На первом этапе патологии кровообращения возникающий митральный стеноз создает препятствие для полноценного кровотока – половинное уменьшение площади клапанного отверстия (около 2,5 см 2) становится причиной значительной нагрузки на левое предсердие. Высокое внутрипредсердное давление обеспечивает компенсаторное проталкивание крови в желудочек, но любая физическая работа может стать причиной одышки.
При изменении площади клапанного кольца до 1-2 см 2 чрезмерная нагрузка на предсердие приводит к гипертрофии органа, что будет проявляться симптоматикой опасных состояний, связанных с гипертрофией правых камер сердца. На этом этапе патологического процесса возможно формирование отека легких с развитием левожелудочковой и клапанной недостаточности.
Прогрессирующий ревматизм с анатомическими изменениями в сердце, как снежный ком, увеличивает вероятность тяжелых и опасных для жизни осложнений.
Классификация стенозирования
Врожденный или приобретенный митральный стеноз разделяется на степени тяжести, обусловленные выраженностью сужения митрального клапана. Выделяют следующие стадии порока сердца:
- Компенсаторная – площадь фиброзного кольца клапана уменьшается, но превышает 2,5 см 2 , отсутствуют жалобы, а при обследовании выявляются незначительные изменения предсердия слева.
- Субкомпенсаторная – сужение составляет 1,5-2 см 2 , появляются типичные жалобы и изменения в левом предсердии ( , признаки патологии легких);
- Гипертензивная – формирование и правожелудочковой недостаточности резко снижают качество жизни человека;
- Выраженных изменений гемодинамики – стремительное ухудшение общего состояния за счет органических изменений в сердце;
- Дистрофическая – необратимая фаза патологических расстройств кровообращения, обусловленных кардиальной патологией.
Классификация митрального стеноза базируется на прогрессирующем уменьшении площади клапана и нарушении насосной функции сердца.
Оптимально вовремя обнаружить проблему и начать лечение на первых стадиях болезни: при наличии симптомов и отказе от хирургического варианта терапии половина пациентов умирает в течение 4-5 лет после постановки диагноза.
Симптомы кардиальной патологии
Типичными жалобами при нарушении кровотока между левыми камерами сердца являются:
- одышка, возникающая на фоне любой физической нагрузки и в лежачем положении;
- кашель с окрашенной кровью мокротой и внезапными приступами удушья;
- кровохарканье;
- сильная слабость и быстрая утомляемость;
- выраженное сердцебиение с перебоями ритма;
- болевые ощущения в груди;
- сложности при проглатывании пищи;
- отеки конечностей.
Стандартные признаки митрального стеноза обнаружит врач при аускультации. Внешними проявлениями заболевания являются синюшный румянец на лице, акроцианоз и ортопноэ (одышка в лежачем состоянии). При выслушивании кардиальных звуков врач выявит следующие симптомы митрального стеноза:
- похожий на хлопок сильно выраженный 1 тон;
- клапанный щелчок в момент открытия;
- выделенный акцентирующий звук 2 тона в области легочной артерии;
- специфический диастолический шум при митральном стенозе разной степени длительности и выраженности.
Опытный врач без особых сложностей при выслушивании тонов сердца может предположить причину патологических шумов и звуков. Подтвердить диагноз надо при помощи инструментальных методов обследования.
Принципы диагностики
Стандартная схема исследований включает следующий набор обязательных диагностических процедур:
- рентгенография груди;
- эхокардиография;
- катетеризация сердца;
- кардиоангиография.
Основные изменения ЭКГ на фоне митрального стенозирования:
- удлиненный промежуток Q-I, указывающий на повышение давления в правом предсердии (чем длиннее интервал, тем выше степень клапанного стенозирования);
- признаки гипертрофических изменений в левом предсердии;
- проявления гипертрофии справа с нарастающей легочной гипертензией;
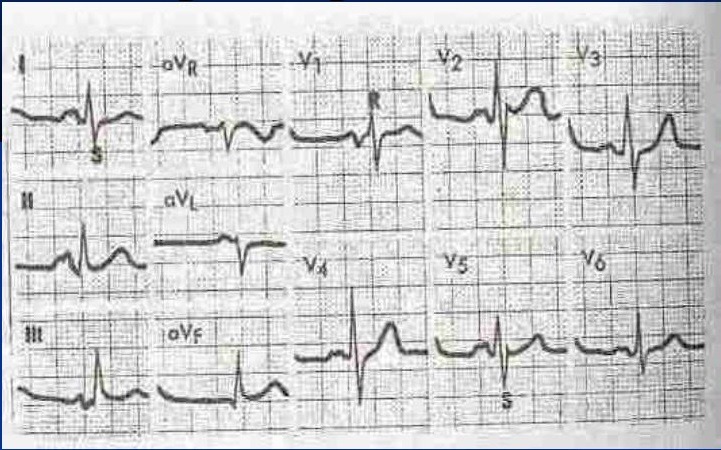
ЭКГ при митральном стенозе
Комплексная диагностика митрального стеноза предполагает обязательное дуплексное ультразвуковое сканирование, при котором врач сможет оценить анатомическое состояние и функции клапанных створок, площадь отверстия и размеры сердечных камер. Допплерометрия поможет выявить степень нарушения гемодинамических процессов.
Инвазивное ангиографическое исследование и катетеризация полостей сердца проводится для выявления опасных ситуаций и на этапе подготовки к хирургической операции.
Виды лечения
При стенозе митрального клапана хирургическое лечение является оптимальным вариантом избавления от высокого риска внезапной смерти и предотвращения опасных осложнений. На первых стадиях кардиальной патологии применяется лекарственная терапия.
Оперативное вмешательство
К основным показаниям к клапанной хирургии относятся:
- сужение фиброзного кольца до 1,2 см 2 ;
- 2-4 стадия болезни;
- прогрессирующее нарастание симптомов на фоне лекарственной терапии.
Врач индивидуально для каждого пациента подбирает вид операции. Чаще всего применяют следующие вмешательства:
- закрытая или открытая комиссуротомия (механическое расширение клапанного кольца);
- чрескожная митральная вальвулопластика с использованием специального баллончика;
- протезирование с вшиванием механического или биологического клапана.
Оперативное лечение проводится после полноценного инструментального обследования: по возможности кардиохирург будет использовать малоинвазивные ангиохирургические вмешательства, чтобы снизить риск осложнений.
Медикаментозная терапия
В компенсаторную стадию болезни необходимо принимать назначенные врачом лекарственные препараты следующих групп:
- антибиотики для профилактики эндокардита и лечения рецидивов ревматизма;
- сердечные гликозиды;
- антикоагулянты;
- мочегонные средства;
- гипотензивные лекарства.
Большое значение для коррекции кардиальной патологии имеет изменение образа жизни и питания. Врач даст рекомендации по ограничению физической активности и пищевому рациону, которые надо строго выполнять. Важное условие лечения – постоянный врачебный контроль с обследованием в динамике (электрокардиограмма, эхокардиография, анализы).
Риск осложнений
Необходимо своевременно выявить и лечить патологию, чтобы предотвратить следующие опасные осложнения митрального стеноза:
- отек легких;
- правожелудочковая недостаточность;
- , провоцирующая высокий риск внезапной смерти;
- тромбоэмболия крупных сосудов;
- инфекционные болезни (бронхиты, пневмонии, эндокардит).
Проведение операции вовсе не гарантирует полное излечение: при протезировании риск тромбоза сохраняется, поэтому врач назначит постоянный прием препаратов, влияющих на свертывающую систему крови. Любой вариант комиссуротомии может стать временным решением проблемы – после операции сохраняется риск рецидива порока сердца.
Варианты прогноза
Хирургическое лечение обеспечит оптимальный результат на фоне следующих факторов:
- молодой возраст;
- ранние стадии патологии;
- отсутствие кардиальных осложнений.
Из-за высокого риска повторного сужения клапанного кольца после комиссуротомии надо регулярно проводить обследование, чтобы вовремя заметить повторное стенозирование (чаще через 5-10 лет после операции).
Искусственный протез сохранит жизнь, но не вернет здоровье: 10-летняя выживаемость при протезировании составляет около 50%.
Митральный стеноз относится к крайне неприятным вариантам кардиальной патологии, на фоне которых отсутствие своевременной терапии приводит к формированию смертельно опасных осложнений. Диагностические обследования следует проводить у врача-кардиолога с обязательным дуплексным ультразвуковым сканированием сердца. Хирургическое вмешательство необходимо выполнять максимально рано после постановки диагноза, а наблюдение у кардиолога должно быть пожизненным.
Митральный стеноз — порок сердца, при котором левое предсердно-желудочковое отверстие сужается, тем самым нарушая работу мышцы. На начальных стадиях порок не доставляет неудобств больному, однако, впоследствии может приводить к серьёзным осложнениям.
Особенности болезни
Чаще всего митральный стеноз обнаруживают у женщин 40-60 лет. У детей врождённая форма порока встречается крайне редко: примерно 0,2% от всех пороков. Симптоматика одинакова для всех возрастов.
Зачастую заболевание не несёт дискомфорта пациенту, однако, беременеть с ним можно, только если отверстие митрального клапана по площади больше 1,6 см 2 . В обратном случае пациентке показано прерывание беременности.
Теперь поговорим о том, какие бывают типы и степени стеноза митрального клапана.
Весьма подробно об особенностях митрального стеноза расскажет следующее видео:
Формы и степени
Митральный стеноз различают по анатомической форме поражённого клапана, степени и стадии. Форма может быть:
- петлевидной (врачи называют её «петлей пиджака»;
- воронковидной («рыбий рот»);
- в форме двойного сужения;
В докторской практике выделяют 4 степени заболевания, зависящие от площади сужения атриовентрикулярного отверстия:
- Первая или незначительная, когда площадь меньше 3 см 2 .
- Вторая или умеренная, когда площадь колеблется в пределах 2,3-2,9 см 2 .
- Третья или выраженная, площадь варьируется в пределах 1,7-2,2 см 2 .
- Четвёртая, критическая. Отверстие сужается до 1-1,6 см2.
Существует несколько классификаций порока по стадиям, однако, в России наибольшую популярность получила по А. Н. Бакулеву, распределяющая порок по 5 стадиям:
- Полная компенсация кровообращения. Симптоматика отсутствует, заболевание выявляется при исследовании. Митральное отверстие по площади - 3-4 см 2 .
- Относительная недостаточность кровообращения. Симптоматика выражена слабо, пациент жалуется на одышку, гипертензию, слегка повышенное венозное давление. Митральное отверстие 2 см 2 , а левое предсердие увеличивается в размере до 5 см.
- Выраженная недостаточность. Симптоматика выражена явно, размер сердца и печени значительно увеличивается. Митральное отверстие - 1-1,5 см 2 , а левое предсердие > 5 см по размеру.
- Резко выраженная недостаточность с застоем в большом круге. Выражается сильным увеличением печени и сердца, высоким венозным давлением и другими признаками. Митральное отверстие сужается, становится меньше 1 см 2 , левое предсердие становится ещё больше.
- Пятая стадия соответствует третьей, терминальной, стадии недостаточности по классификации В. Х. Василенко. Сердце и печень значительно увеличены, появляется асцит и отёчности. Митральное отверстие опасно сужается, а левое предсердие увеличивается.
Схема митрального стеноза
Причины возникновения
Наиболее частая причина митрального стеноза — ревматизм. У детей порок появляется вследствие врождённых патологий. К другим причинам заболевания можно отнести:
- тромбы;
- наросты, частично сужающие митральное отверстие;
- аутоиммунные заболевания;
Редко на появление стеноза могут влиять внешние факторы, например, неконтролируемый приём лекарственных препаратов. Давайте теперь рассмотрим основные признаки и симптомы стеноза митрального клапана.
Симптомы
Симптоматика митрального стеноза никак не проявляется на первой стадии. С течением заболевания пациенты отмечают:
- одышку, которая на поздних стадиях возникает даже в покое;
- кашель с прожилками крови;
- тахикардию;
- сердечную астму;
- боли в области сердца;
- цианоз губ, кончика носа,;
- митральный румянец;
- сердечный горб (выпячивание слева грудины);
Признаки патологии зависят от стадии и степени заболевания. Так, может наблюдаться сдавливание возвратного нерва, стенокардия, гепатомегалия, периферические отёки, водянка полостей. Часто больные страдают бронхопневмонией и крупозной пневмонией.
Теперь рассмотрим методы диагностики митрального стеноза.
Более подробно с симптомах стеноза митрального клапана расскажет следующее видео:
Диагностика
Первичное диагностирование заключается в сборе анамнеза жалоб и пальпации, которая обнаруживает пресистолическое дрожание. Это и аускультация помогают обнаружить митральный стеноз у более половины пациентов.
Аускультация, обычно, обнаруживает ослабление I тона на верхушке и систолический шум за I тоном, который имеет убывающий или постоянный характер. Локализация выслушивания данного шума распространяется в подмышки и редко в подлопаточное пространства, иногда он может проводиться в сторону грудины. Громкость шума может быть различной, например, выраженной недостаточности он мягкий.
После постановки предварительного диагноза врач назначает:
- Фонокардиографию, позволяющую проследить, как относится обнаруженный шум к фазе цикла сердца.
- ЭКГ, выявляющее гипертрофию отделов сердца, нарушения его ритма, блокаду пучка Гиса в зоне правой ножки.
- ЭхоГК, обнаруживающая площадь митрального отверстия, увеличение размеров левого предсердия. Чреспищеводная ЭхоКГ помогает исключить вегетации и кальциноз клапана, выявить тромбы.
- Рентген необходим для обнаружения выбухания дуги лёгочной артерии, предсердий и желудочков, расширения теней вен и других признаков заболевания.
- Зондирование полостей сердца, которое применяется редко, помогает выявить повышение давления в правых отделениях сердца.
Если пациента в дальнейшем направляют на протезирование клапана, то ему надо будет пройти левую вентрикулографию, атриографию и коронарную ангиографию. Также возможна дополнительная консультация у специалистов, например, терапевта или ревматолога.
Стеноз митрального клапана предполагает лечение, о методах которого мы и поговорим далее.
Лечение
 Основное лечение митрального стеноза - хирургическое, поскольку остальные мероприятия помогают лишь стабилизировать состояние больного.
Основное лечение митрального стеноза - хирургическое, поскольку остальные мероприятия помогают лишь стабилизировать состояние больного.
Операция не требует для первой и пятой стадий. В первом случае в ней нет необходимости, потому что заболевание не мешает пациенту, а во втором - она может быть опасна для его жизни.
Терапевтическое
Данная методика основана на контроле состояния больного. Поскольку заболевание может развиваться, пациент должен проходить полное обследование и консультацию у кардиохирурга раз в 6 месяцев. Также больным показаны минимальные нагрузки на сердце, в том числе избегание стрессов, диета с низким содержанием холестерина.
Медикаментозное
Медикаментозная терапия направлена на профилактику причин стеноза. Пациенту назначают:
- Антибиотики для профилактики инфекционного эндокардита.
- Диуретики и сердечные гликозиды для ослабления сердечной недостаточности.
- Бета-блокатор для устранения аритмии.
Если у пациента наблюдалась тромбоэмболия, ему назначают антиагреганты и гепарин подкожно.
Операция
Если сердце повреждено сильно, то пациентам назначают его протезирование при помощи биологических или искусственных протезов или открытая митральная комиссуротомия. Последняя операция заключается в том, что комиссуры и подклапанные сращения рассекаются, в это время пациент подключен к искусственному кровообращению.
Для молодых пациентов особенно актуально щадящее выполнение данной операции, которая называет открытой митральной комиссуротомией. Митральное отверстие во время операции расширяется пальцем или инструментами путём разделения сращений.
Иногда пациентам назначают чрескожную баллонную дилатацию. Операция проводится под рентгеном или УЗИ. В отверстие митрального клапана вставляется баллон, который раздувается, тем самым разделяя створки и ликвидируя стеноз.
Профилактика заболевания
Профилактические меры сводятся к лечению и предотвращению рецидивов ревматизма, очаговой санации стрептококка. Больные должны наблюдаться у кардиолога и ревматолога, раз в 6-12 месяцев, что исключить прогрессию митрального стеноза.
Нелишним будет соблюдаться принципы здорового образа жизни. Умеренное и правильное питание помогут улучшить иммунные способности организма, состояние сердечной мышцы.
Митральный стеноз и митральная недостаточность
 По статистике, появляется реже, чем митральный стеноз. Соотношение этих патологий у взрослых равняется примерно 1:10. По исследованиям Йонаша, проводимым в 1960 году, соотношение доходило до 1:20. Дети страдают митральным стенозом чаще взрослых.
По статистике, появляется реже, чем митральный стеноз. Соотношение этих патологий у взрослых равняется примерно 1:10. По исследованиям Йонаша, проводимым в 1960 году, соотношение доходило до 1:20. Дети страдают митральным стенозом чаще взрослых.
Исследования митральной недостаточности у больных, которым сделали комиссуротомию, показала, что порок встречается в примерно в 35% случаев. Давайте рассмотрим возможные осложнения митрального стеноза.
Осложнения
Если митральный стеноз не лечить или поздно диагностировать, заболевание может привести к:
- . При этом заболевании сердце не может нормально перекачивать кровь.
- Расширению сердечной мышцы. Состояние развивается из-за того, что при митральном стенозе левое предсердие переполнено кровью. Со временем это приводит к переполнению и правых отделений.
- Фибрилляции предсердий. Из-за заболевания сердце сокращается хаотично.
- Тромбообразованию. К тому, что в правом предсердии образуются тромбы, приводит фибрилляция.
- Отёку легких, когда в альвеолах будет скапливаться плазма.
Поскольку митральный стеноз влияет на гемодинамику, кровь не поступает к органам в нормальном объёме, что может сказываться на их работе.
Более подробно о гемодинамике при митральном стенозе расскажет следующее видео:
Прогноз
Митральный стеноз склонен прогрессировать, поэтому пятилетняя выживаемость равняется 50%. Если же пациент прошёл операцию, то процент на пятилетнюю выживаемость у него повышается до 90-95%. Вероятность развития послеоперационного стеноза равна 30%, поэтому пациенты должны постоянно наблюдаться у кардиохирурга.
Последние материалы сайта
Наследственные

«Прекрасный фонтан» на центральной площади Нюрнберга
Фотографии Антона Дергачева (кроме первой), комментарий Владимира Дергачева Идеальная супружеская пара на лебедях, которая вот-вот поцелуются. Фонтан «Супружеская или Брачная карусель» создан по мотивам немецкого средневекового поэта и композитора Ганс
Симптомы

Карта-схема комплексного обследования
Логопедическое обследование детей с церебральным параличом Логопедическое обследование детей, страдающих церебральным параличом, строится на общем системном подходе, который опирается на представление о речи как о сложной функциональной системе, структ
Методы диагностики

Пять компотов из вишни на зиму
Александр Гущин За вкус не ручаюсь, а горячо будет:) Содержание Яркая, красивая ягода вишня содержит в себе огромное количество полезных микроэлементов и витаминов. Ее универсальность в кулинарии позволяет приготовить массу хороших, вкусных, уникаль
Болевые синдромы

Готовим изумительную пшенную кашу на молоке в мультиварке редмонд Как сварить пшенную кашу скороварке
Ни одна кастрюля в мире не сварит пшенную кашу на молоке так вкусно, как это сделает мультиварка. И ни одна плита не справится с ее приготовлением так быстро, как мультиварка-скороварка. Простой и здоровый завтрак – сладкая пшенная каша на молоке, сдобрен
Синдромы

Рыцарь монет таро значение в отношениях
Название: Рыцарь пентаклей, Рыцарь денариев, Рыцарь монет, Воин монет, Рыцарь бубен, Путешественник, Завоеватель Дел, Всадник, Кавалер, Полезный человек, Повелитель Земель Диких и Плодородных. Значение по Папюсу: Выгода, Прибыль, Польза, Интерес. Важное
Методы лечения

Гороскоп на август телец девушка
Томный август у многих Тельцов станет благоприятным временем для развития личных отношений. В этот период у представителей данного знака Зодиака возникает возможность использовать на полную катушку свое природное обаяние для успеха в сердечных делах. Чтоб
